اخیرا استفاده از آنتی بادی PD-L1 در تشخیص سرطان سینه یکی از موضوعات داغ و پر رنگ است که قصد داریم کاربرد و جنبههای مختلف استفاده از این آنتی بادی را مورد بررسی قرار دهیم.
Abbreviations:
APC = antigen-presenting cell
MDSC = Myeloid-derived suppressor cell
NK cell = Natural Killer cell
TReg = Regulatory T cell
CAF = Cancer associated Fibroblast
Endoth cell = Endothelial cell
PD-1 = Programmed cell death-1
PD-L1/2 = Programmed cell death 1 ligand ½
TCR = T Cell Receptor
MHC = Major Histocompatibility Complex.
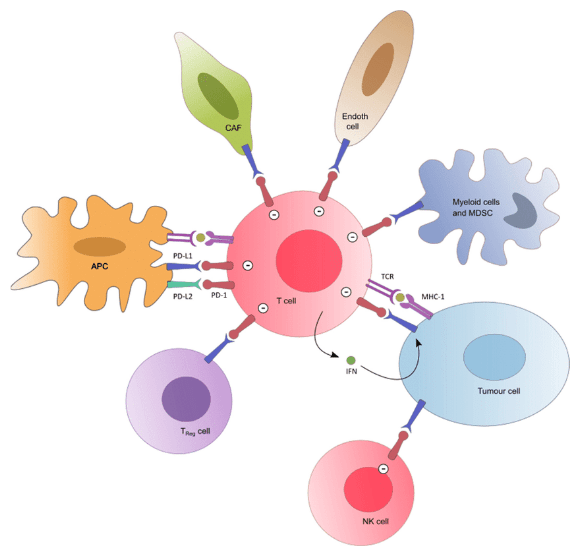
PD-1 یک receptor (گیرنده) است که در سطح سلولهای التهابی دیده میشود. به طور کلی PD-1/PD-L1 در سطوح سلولهای نرمال بدن هم وجود دارد. در این نمای شماتیک T cell در مرکز است. و در اطراف، سلولهای مختلفی شامل سلولهای التهابی، NK Cell، APC، Endoth Cell، سلول های هماتوپویتیک و Tumor Cells. هنگامی که روی سطح سلولهای نرمال بدن، PD-1 و PD-L1 با هم جفت میشوند، اصطلاحا باعث غیر فعال شدن T-Cell میشوند. هنگامی که T-Cell غیر فعال میشود، نمیتواند علیه سلولهای خودی وارد عمل شود و اثر تخریبی آن خنثی میشود؛ یعنی بدن تشخیص میدهد سلولی که با T-cell مواجه است، یک سلول خودی است. این اتفاق در بعضی از تومورهای سلولی هم میافتد، یعنی این سلولهای توموری که PD-1 /PD-L1 را معرفی میکند و باعث میشود که PD-1 و PD-L1 به هم متصل شوند و باعث غیرفعال شدن نقش T-Cell در تخریب Tumor Cell میشود؛ این همان چیزیست که باعث پایداری Tumor Cell میشود و به رشد خودش در بدن ادامه می دهد.
درمان سرطان سینه تهاجمی:
سرطان سینه نوعی از سرطان است که عملکرد تقسیم سلولی در سلولهای سینه را دچار اختلال میکند. سلولهای سرطانی سینه در شخصی که مبتلا شده، بدون کنترل و بیش از حدی که لازم است تکثیر میشوند. سرطان سینه انواع مختلفی دارد. نوع آن بستگی به این دارد که کدام نوع از سلولهای سینه دچار این اختلال شدهاند. این سرطان ممکن است از جاهای مختلفی در سینه آغاز شود.
سینه سه بخش کلی دارد:
لوبولها: غدههایی که شیر در آنها ساخته میشود.
مجراها: لولههایی که شیر را از لوبول به نوک سینه میرسانند.
بافت همبند: بافت لیفی و بافت چربی که بخشهای دیگر سینه را در برمیگیرد و کنار هم نگاه میدارند.
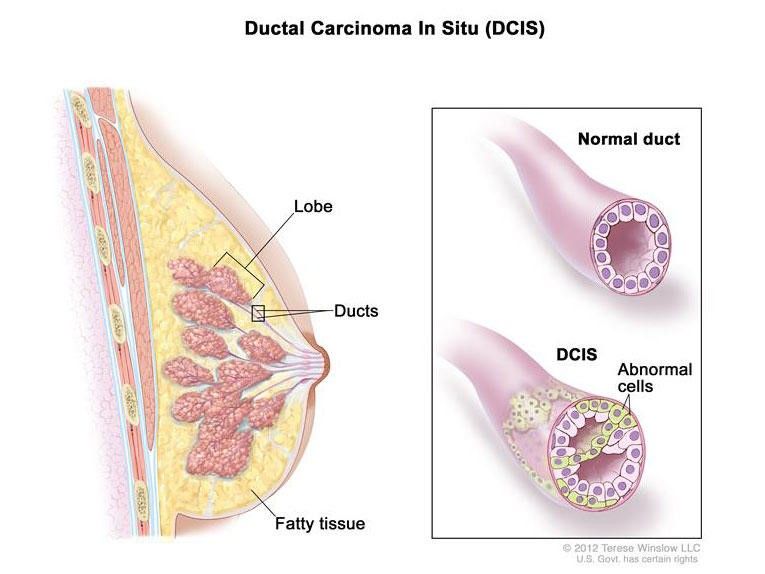
اکثر سرطانهای سینه از مجراها یا لوبول آغاز میشوند. سلولهای سرطانی میتوانند از طریق رگهای خونی و مسیرهای لنفاوی به سمت بیرون از سینه حرکت کنند و در بقیهی بدن گسترش پیدا کنند. در این حالت میگوییم سرطان متاستاز رخ داده است
شایعترین انواع سرطان پستان این دو نوع هستند:
سرطان تهاجمی مجاری شیر سینه: در این نوع از سرطان سینه، سلولهای سرطانی در مجاری شکل میگیرند. بعد از پیشروی کمکم به سمت بیرون از آن حرکت میکنند و به سایر قسمتهای سینه راه پیدا میکنند. این سلولها حتی ممکن است از سینه خارج شوند و سایر مناطق بدن را نیز تحت تأثیر قرار دهند.
سرطان تهاجمی لوبولی سینه: در این نوع از سرطان، سلولهای سرطانی اول در لوبول شکل میگیرند و سپس به بقیهی نقاط سینه و خارج از آن حرکت میکنند. سرطان سینه انواع دیگری هم دارد که شایع نیستند مثل بیماری پاژه، سرطان مدولاری، سرطان موسینی و سرطان التهابی سینه
برای درمان سرطان سینه از نوع تهاجمی درمان هایی از نوع زیر وجود دارد:
اندوکراین تراپی (Endocrine therapy)
شیمی درمانی (Chemotherapy)
تارگت تراپی (Targeted therapy) مثل Anti Her2 therapy
داروهای مهارکننده نقاط کنترلی سیستم ایمنی (ICI) مثل داروهایی که علیه گیرندهPD-1 و PD-L1 استفاده میشود.
به طور کلی PD-1 مخفف Programmed Death-1 Protein است و Ligand آن، PD-L1 است و روی سطوح سلولی (سطوح سلول نرمال/تومورال) ممکن است ظاهر شوند، در واقع آنتیبادی هایی که علیه این رسپتورها در سرطان های متاستاتیک یا پیشرفته تولید میشوند، Standard Therapy هستند. مثل سرطان ریه از نوع سلول غیر کوچک (NSCLC)، سرطان مثانه، کارسینوم سلول مرکل، لنفوم هوچکین، سرطان سلول های سنگفرش و سرطان کلیه.
به طور کلی بیشترین استفاده از آنتی بادی PD-L1 در زمینه سرطان سینه متاستاتیک است که سه گانه منفی (Triple Negative) یا پیشرفته (Advanced) هستند. در نتیجه برای ایمونوتراپی یا Immune Check Point Inhibitors ابتدا باید از بیان PD-L1 اطمینان یافت. یعنی بیان مثبتی از PD-L1 بر روی سطح سلولهای تومورال وجود داشته باشد. بنابراین باید حتما نتیجه IHC را در سطح سلولهای تومورال و سطح سلولهای التهابی که بین سلولهای تومورال یا اطراف آنها هستند داشته باشیم.
با فرض اینکه این سلولهای تومورال کاندید درمان با Immune Checkpoint Inhibitors (ICI) هستند ، در موردسرطان سینه پیشرفته یا 3 گانه منفی، از رژیم دارویی خاصی استفاده میکنیم (atezolizumab)که یک Immune Checkpoint Inhibitor یا ایمنی تراپی هست که به شیمی درمانی مرسوم که nab-paclitaxel تراپی و شیمی درمانی مرسوم است، اضافه میشود. طی تحقیقات انجام شده، ملاحظه شده است که اثر atezolizumab به همراه شیمی درمانی، خیلی بالاتر از اثر شیمی درمانی به تنهایی است.
ایمونوتراپی یا Immune Checkpoint
آنتی بادی PD-1 اثر مهارکننده دارد و یک Co-receptor یا کمک کننده سلولی است که در سطح سلولهای T-Cell ظاهر میشود. هنگام فعال شدن PD-1 از طریق اتصال آن با Ligand خودش PD-L1، سلول دارای PD-L1 سلول های ایمنی هستند و این منجر به یک اثر مهارکننده در سطح سلولهای T-Cell میشود و پاسخ دهی T-CELL متوقف میشود؛ یعنی T-Cell نمیتواند علیه سلول مقابل خودش که Ligand را بروز داده است، وارد عمل شود و نتیجه آن Self-tolerance یا Immune tolerance است؛ یعنی واکنش خود ایمنی به صورت نرمال در بدن ایجاد نمیشود.
نقش اتصال بین PD-1 و PD-L به صورت نرمال این است که منجر به عدم واکنش نسبت به سلولهای خود ایمنی میشود. این واکنشی که به صورت نرمال در بدن اتفاق می افتد، ممکن است در زمینه سلولهای تومورال و در حالت پاتولوژیک هم ایجاد شود؛ همانطورکه در نمای شماتیک نشان داده شد، بعضی از تومورها PD-L1 را بیان میکنند (بیشتر تومورهای solid و همچنین بعضی از تومورهای هماتوپوئتیک هستند) تا باعث غیرفعال شدن نقش T-Cell در تخریب آنها شوند. از این طریق Immune Checkpoints را بایپس (Bypass) میکنند و همچنین پاسخ سیستم ایمنی به سلولهای نئوپلاستیک در بدن ما، مهار میشود؛ به این مکانیزم به صورت کلی در زمینه سلولهای تومورال، Immune escape گفته میشود (فرار از سیستم ایمنی).
همانطور که گفته شد، به آنتیبادیهای مونوکلونال که در زمینه PD-1، PD-L1 ، ICI (Immune Checkpoint Inhibitors) گفته میشود که در واقع این اثر مهاری را block کرده و باعث میشود که T-Cell سلول مقابل خود را به عنوان یک سلول خارجی و بیگانه تشخیص داده و باعث تخریب آن سلول شود؛ یعنی کمک میکند به تخریب سلولهای تومورال از طریق بلاک کردن PD-L1 یا PD-1 در سطح سلول تومورال و این باعث میشود حالت immune escape اتفاق نیافتد و سلول التهابی نقش نرمال خود را در تخریب سلولهای تومورال ایفا کند.
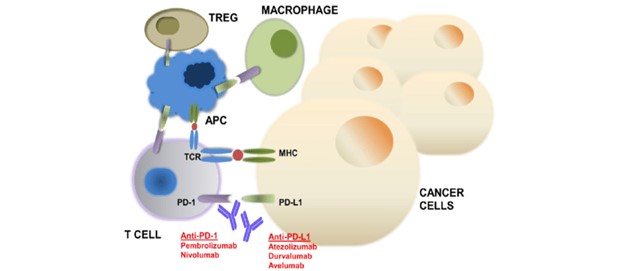
در این تصویر، نمای شماتیک این حالت را ملاحظه میفرمایید. همانطور که میبینید PD-L1 و PD-1 به صورت آنتیبادی به یکی از رسپتورها متصل میشوند (چه در سطح سلول تومورال چه در سطح سلول T-Cell). به این صورت که در واقع این اتصال اتفاق نمیافتد و این اثر مهاری در واقع کار نکرده و سلول التهابی هم چنان سلول تومورال را به شکل یک سلول بیگانه میبیند و باعث تخریب آن میشود. اگر این اتصال در حالت نرمال اتفاق بیافتد (در حالتی که ما از درمان و آنتیبادی استفاده نمیکنیم) T-Cell مهار میشود و سلول تومورال میتواند همچنان به تخریب خود ادامه دهد.
اگر در زمینه استفاده از آنتی بادی PD-L1 بخواهیم بیشتر صحبت کنیم، در تستهای روتین در آزمایشگاهها، بیان PD-L1 را از طریق تست ایمونوهیستوشیمی ((IHC می توان بررسی کردو از تست ایمونوهیستوشیمی (IHC) برای تشخیص PD-L1 استفاده میشود. باید دقت کرد که انواع آزمایشات و همچنین کلون های مختلفی را برای آنتی بادی PD-L1 داریم و حتی نحوه امتیاز دهی برای تشخیص مثبت یا منفی بودن PD-L1 و همچنین نمونه بافت هایی که داریم، بسیار متنوع است و این میتواند یک فرصت و هم یک چالش برای تشخیص باشد.
اینکه ما یک درمان ICI را برای آزمایش استفاده شده در زمینه تشخیص PD-L1، تایید کنیم، خیلی اختصاصی است؛ یعنی ما باید ببینیم از چه آزمایشی،چه نوع از کلون آنتی بادی و امتیاز دهی استفاده میکنیم و همهی اینها نهایتا با درمان در نظر گرفته شده، مرتبط است. یعنی ما نمیتوانیم یک کولن خاص را برای هر نوع درمان استفاده کنیم و باید حتما یک کولن خاص برای یک درمان خاص استفاده شود.
مطالعاتی برای توضیح بیشتر این مباحث انجام شده است؛ مطالعاتی صورت گرفته است که شایعترین و رایجترین آزمایشاتی را که میتوان استفاده کرد و همچنین کولنهای آنتی بادی که مورد استفاده قرار میگیرند را مشخص کند. اما با این وجود هنوز هم ما نیاز داریم که رنگ آمیزی ها و متدهای مختلف را در حیطهی مطالعاتی و از لحاظ ارزش تشخیصی آنها با هم و آن predictive value هایی که برای ICI Response وجود دارد به خصوص برای سرطان سینه، طی مطالعات مختلف مقایسه کنیم تا بتوانیم به بهترین نتیجه و بهترین روش تشخیصی و درمانی برسیم.
رنگ آمیزی ایمونوهیستوشیمی و تفسیر و گزارش صحیح
پزشکان متخصص و آنکولوژیستها حتما باید اطلاعات کامل و کافی در ارتباط با درمانی که قرار است انجام شود را به پاتولوژیست بدهند، زیرا ایمونوتراپی (ICI therapy) به نتیجه آزمایش ایمونوهیستوشمی بستگی دارد. پروتوکلی هم که برای استفاده از این آنتی بادی استفاده میشود باید مطابق کمپانی سازنده باشد؛ در زمان تشخیص سرطان سینه تهاجمی و تجویز دارو atezolizumab و یا nab – pactitaxel برای درمان و یا افزایش بقای عمر بیمار باید موارد زیر رعایت شود:
آماده کردن بافت پارافینه مناسب: تا جایی که ممکن است از بافت جدید استفاده شود. نمونه بافت ها هم می توانند بیوپسی (biopsy (باشد یا نمونه برداری اکسینال excisional) یا بیوپسی کلی که اگر پزشک مشکوک باشد، کل بافت آن را برداشته و برای آزمایش و بررسی به بخش پاتولوژی ارسال می کنند) یا حتی ممکن است نمونه توسط جراح برداشته شود.
استفاده از کلون مناسب PDL-1: توجه داشته باشید دارویی که در هر کشوری مورد استفاده قرار می گیره بستگی به کلون آنتی بادی PDL-1 در آن کشور دارد. معروف ترین کلون PDL-1 در جهان SP142 است که در ایران موجود نیست، و کلونی که کمپانی Master Diagnostica تولید می کند CAL10 است. که برای تجویز دارو حتما باید پاتولوژیست ،آنکولوژیست مربوطه را در جریان قرار دهد.
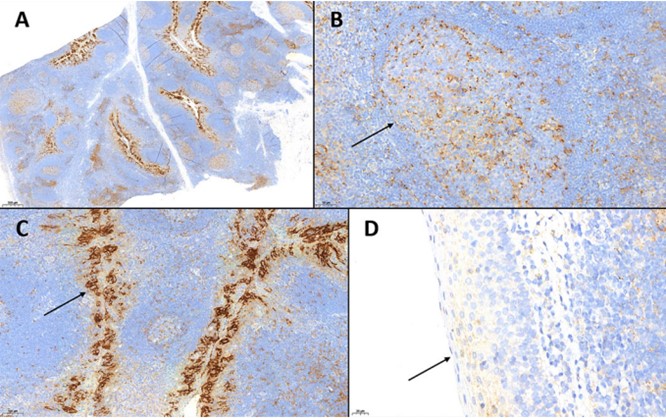
برای استفاده از آنتی بادی PD-L1 و انجام تست IHC حتما باید از کنترل مثبت استفاده کرد؛ بافتی که خیلی میتواند کمک کند، لوزه است، چون بیشتر سلولهایی که در لوزه هستند، PD-L1+ هستند. مثل لنفوسیتها و مونوسیتها که هم در ناحیه پاراکورتیکال و هم به صورت خوشه ای در ناحیه ژرمینال وجود دارند و همچنین سلول اپیتلیال در داخل لوزه وجود دارند که PD-L1 مثبت هستند که معمولا از نوع سلولهای کریپت (Crypt) هستند ولی همزمان با این سلول های مثبت PD-L1 در بافت لوزه ولی سلولهای سطحی اپیتلیوم PD-L1 آن منفی است. همانطور که در مناطق رنگ شده ملاحظه میفرمایید، نقاطی که خیلی رنگ گرفته اند، سلول های Crypt یا کریپت هستند.