نتایج هیستوپاتولوژیکی
براساس نتایج هیستوپاتولوژی، در گروه کنترل، بافتهای عصب سالم و طبیعی دیده شد. هیچگونه شواهدی از نفوذ سلولهای التهابی یا تکثیر مویرگها مشاهده نشد (شکل 1a و d). از طرف دیگر، سطح کیستهای رادیکولار (RCs) با لایهای از بافت پوششی سنگفرشی بدون کراتینه پوشیده شده بود. این لایه به بافت همبند فیبروزی التهابی متصل بود و تعداد زیادی سلول التهابی در آن نفوذ کرده بود. همچنین، آنژیوکتاز (گشاد شدن مویرگها) همراه با هایپرتروفی و اتساع عروق مشاهده میشد. به دلیل افزایش بیش از حد سلولی ناشی از التهاب، بافت پوششی درونلولهای ظاهری «قوسی و حلقهمانند» پیدا کرده بود (شکل 1b و e). در مقابل، بافت PGها از بافت گرانولاسیون ملتهب تشکیل شده بود و میزان نفوذ سلولهای التهابی در آن بالا بود. بیشتر این سلولهای التهابی شامل ماکروفاژها، سلولهای پلاسما و لنفوسیتها بودند (شکل 1c و f).
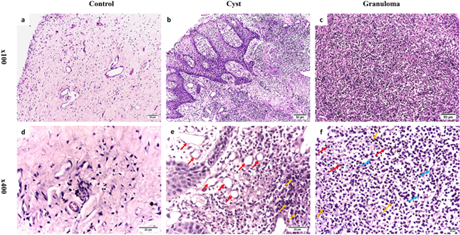
d و a : بافت سالم پالپ با ساختار طبیعی و بدون حضور قابل توجه سلولهای التهابی.
e و b : کیست رادیکولار همراه با تجمع زیاد سلولهای التهابی (پیکان نارنجی) و رگهای خونی گشاد با دیواره نازک (فلش قرمز).
f و c : گرانولومای پریآپیکال با حضور فراوان سلولهای التهابی (فلش نارنجی)، فیبروبلاستها (فلش آبی) و سلولهای پلاسما (فلش قرمز).
a-c : بزرگنمایی اصلی (100×)
d-f : بزرگنمایی اصلی (400×)
نتایج تحلیل مورفولوژیکی
بررسیهای بافتشناسی نشان داد که بافت پالپ در گروه کنترل هیچ واکنش التهابی نداشت و میانگین امتیاز آن ۱ بود. با این حال، الگوهای متفاوتی از پاسخ التهابی در میان کیستهای رادیکولار (RCs) و گرانولومای پریآپیکال (PGs) مشاهده شد. کیستهای رادیکولار واکنشهای التهابی متوسطی داشتند و میانگین امتیاز آنها ۳ بود، در حالی که گرانولومای پریآپیکال عمدتاً واکنشهای التهابی شدیدتری با میانگین امتیاز ۴ نشان دادند. تحلیل آماری با استفاده از آزمون کراسکال-والیس نشان داد که تفاوت معناداری بین گروهها وجود دارد (P < 0.001).
نتایج ایمونوهیستوشیمی
رنگآمیزی شدید برای TGF-β1 و CD68 در تمام نمونههای کیستهای رادیکولار (RCs) و گرانولومای پریآپیکال (PGs) مشاهده شد (شکلهای 2b, e, c, f, 3b , e, c, f). علاوه بر این، سلولهای اپیتلیال در RCs نشاندهنده واکنش مثبت برای TGF-β1 و CD68 بودند (شکلهای 2b, e, 3b, e). در مقابل، بافتهای پالپ سالم دندان واکنش ضعیفی به TGF-β1 و CD68 نشان دادند (شکلهای 2a, d, 3a , d)

d و a : رنگآمیزی ضعیف در بافت سالم پالپ.
e و b : رنگآمیزی شدید در کیست رادیکولار
f و c : رنگآمیزی شدید در گرانولومای پریآپیکال
a-c : بزرگنمایی اصلی (100×)
d-f : بزرگنمایی اصلی (400×)

d و a : رنگآمیزی ضعیف در بافت سالم پالپ.
e و b : رنگآمیزی شدید در کیست رادیکولار
f و c : رنگآمیزی شدید در گرانولومای پریآپیکال
a-c : بزرگنمایی اصلی (100×)
d-f : بزرگنمایی اصلی (400×)
نتایج تحلیل مورفومتریک
مساحت رنگآمیزی ایمونوهیستوشیمیایی در ضایعات اندازهگیری شد. تحلیل آماری با استفاده از آزمون ANOVA نشان داد که تفاوت معناداری در تمامی گروهها وجود دارد (P < 0.001). مقایسههای چندگانه بین گروهها نشان داد که سطوح TGF-β1 و CD68 در RCs و PGs به طور معناداری نسبت به گروه کنترل (بافت پالپ سالم) افزایش یافته است(P < 0.001) . علاوه بر این، مقادیر واکنش TGF-β1 و CD68 در PGs به طور معناداری بیشتر از RCs بود (P < 0.001). بررسی رابطه آماری میان دو نشانگر مورد مطالعه در گروههای گرانولوم و کیست، نشاندهنده وجود یک رابطه معکوس میان TGF-β1 و CD68 بود (در گرانولوم: r = -0.8803، p < 0.05؛ در کیست: r = -0.1389، p < 0.05 به ترتیب).
بحث
تحلیل بافتشناسی ضایعات پریآپیکال نقش مهمی در بررسی علائم بالینی و نشانههای رادیوگرافیک دارد، زیرا به تأیید تشخیص پریودنتیت پریآپیکال کمک میکند و امکان افتراق آن از ضایعات غیر التهابی را فراهم میسازد.در این مطالعه، به دلیل دشواری در دسترسی به بافت رباط پریودنتال (PDL)، از بافت پالپ سالم دندان به عنوان گروه کنترل استفاده شد. بافت پالپ دندان به این دلیل انتخاب شد که در فرآیندهای التهابی و ترمیمی، عملکردی مشابه بافت PDL دارد. این روش مشابه با مطالعهای است که توسط ژو و همکاران انجام شده بود.در برخی پژوهشها، حتی گروه کنترل بهطور کامل حذف شده است اما در هر دو حالت، این تصمیم قابل دفاع است.
با این حال، استفاده از بافت پالپ به عنوان نمونه کنترل، انتخابی کاربردی و دارای ارزش علمی تلقی میشود. بررسی آسیبشناسی بافتی گرانولومها (PGs) و کیستهای رادیکولار (RCs) در مطالعه حاضر، الگوی بافتشناسی معمول آنها را نشان داد. گرانولومها به صورت تودههای موضعی از بافت التهابی مزمن مشاهده شدند در حالی که کیستها با ساختارهای کیستی با درجات مختلفی از نفوذ سلولی در دیوارههایشان مشخص میشدند. همچنین، در هر دو نوع ضایعه PG و RC نفوذ گسترده سلولهای التهابی مشاهده شد که با یافتههای پیشین در خصوص ماهیت التهابی این ضایعات همخوانی دارد.
سطح بالاتری از نفوذ سلولهای التهابی در PGها نسبت به RCها را میتوان ناشی از تفاوت در مکانیسمهای زیستی زمینهای این ضایعات دانست. گرانولومها پاسخ ایمنی فعالی به محرکهای مداوم هستند که با جذب گسترده ماکروفاژها، لنفوسیتها و سلولهای غولپیکر چندهستهای مشخص میشوند. در مقابل، کیستهای رادیکولار ضایعاتی پایدارتر با واکنشهای التهابی موضعی هستند که عمدتاً شامل لنفوسیتها و پلاسماسلها در حاشیه ضایعه میشوند.
در این مطالعه، فاکتور رشد TGF-β1 به دلیل نقش شناختهشدهاش در هر دو نوع ضایعه (گرانولوم و کیست) مورد بررسی قرار گرفت، زیرا بهعنوان یک نشانگر مولکولی احتمالی برای پیشبینی روند ترمیم ضایعات اطراف ریشه مطرح شده است. یافتههای این پژوهش نشان داد که میزان TGF-β1 در ضایعات اطراف ریشه، بهطور معناداری بیشتر از پالپ سالم دندانی است، بهویژه در PGها که بیان بیشتری نسبت به RCها داشتند. ین نتایج با مطالعات آلورز، مارسال و تکسیرا-سالوم همخوانی دارد که افزایش سطح TGF-β1 را در ضایعات اطراف ریشه، بهویژه در گرانولومها، نسبت به بافت پالپ سالم گزارش کردهاند.
افزایش سطح TGF-β1 در گرانولومهای پیرامون ریشه (PGs) میتواند بازتابی از محیطهای ایمنی و التهابی خاص این ضایعات باشد. فعالیت التهابی پایدار در PGs احتمالاً باعث افزایش TGF-β1 میشود که به تنظیم ایمنی و ترمیم بافت کمک میکند. همچنین، نقش TGF-β1 در بروز فیبروز و رسوب کلاژن با ویژگیهای گرانولوماتوزی PGs مطابقت دارد. در مقابل، فعالیت التهابی خفیفتر در کیستهای رادیکولار (RCs) میتواند علت میزان کمتر TGF-β1 در این ضایعات باشد.
ماکروفاژها بهعنوان سلولهای ایمنی اصلی در ضایعات اطراف ریشه شناخته میشوند و در مراحل اولیه التهاب، وارد بافت میشوند. در این مطالعه، شناسایی CD68، که یک نشانگر متداول برای ماکروفاژها است، نقش کلیدی این سلول ها را در پاتوفیزیولوژی گرانولومها و کیستهای رادیولوسنت آشکار ساخت.در این مطالعه، سطح CD68 در هر دو نوع PGs و RCs نسبت به بافت پالپ نرمال بهطور قابل توجهی افزایش یافته بود که با تحقیقات پیشین نیز همخوانی دارد. علاوه بر این، طبق تحقیقات قبلی، تراکم بالای سلولهای CD68+ در نواحی با التهاب فعال، مانند مرکز PGs و نواحی زیر اپیتلیال RCs مشاهده میشود.
تعداد بالاتر ماکروفاژهای CD68+ در PGs نسبت به RCs با یافتههای de Farias و همکاران همخوانی داشت که گزارش مشابهی ارائه دادهاند. این افزایش ممکن است نشاندهنده نقشهای مهم ماکروفاژها در فرآیندهایی مانند فاگوسیتوز (بلعیدن میکروبها)، فعالسازی ایمنی، ارائه آنتیژن و بازسازی بافت باشد که همگی ویژگیهای گرانولومها را تشکیل میدهند.با این حال، در برخی از مطالعات، تفاوت قابل توجهی در سطح CD68+ در PGs و RCs گزارش نشده است در حالی که Bracks و همکاران، شمار بیشتری از ماکروفاژها را در کیستهای رادیولوسنت RCs ثبت کردهاند. این اختلافها ممکن است ناشی از تفاوتهای موجود در طراحی آزمایشها از جمله انتخاب آنتیبادیها، روشهای رنگآمیزی و تکنیکهای آمادهسازی بافت باشد.
داههای جمعیتی این مطالعه با تحقیقات اپیدمیولوژیکی پیشین همخوانی داشت. جالب توجه است که گرانولومهای کوچکتر نسبت به کیستهای بزرگتر، سطوح بالاتری از سطح این نشانگرها را نشان دادند. این یافته از سوی França و همکاران نیز تأیید شده است. آنها گزارش کردند که سطح CD68 در کیستهای کوچکتر، بالاتر و در کیستهای بزرگتر، پایینتر بود. به طور مشابه، از آنجا که TGF-β1 توسط ماکروفاژها ترشح میشود، این امر میتواند توضیح دهد که چرا سطح آن در گرانولومها بدون توجه به اندازه ضایعه، بالاتر است. با این حال، در برخی از مطالعات، سطح TGF-β1 به اندازه ضایعه مرتبط دانسته شده و افزایش سطح آن، به فعالسازی بیشتر یا تراکم سلولی در ضایعات بزرگتر نسبت داده شده است.
بیشتر ضایعات در این مطالعه بدون علامت بودند، اما سطوح متفاوتی از نشانگرها را نشان دادند. این موضوع با تحقیقات قبلی همراستا است که افزایش TGF-β1 و سایر سایتوکاینهای ایمنیتنظیمی را در ضایعات بدون علامت، نشان داده است که میتواند نقش این پروتئینهای تنظیمی ایمنی (سایتوکاینها) را در حفظ تعادل بافتی و تنظیم فرایندهای التهابی نشان دهد. در تحقیق دیگری از سوی Azeredo و همکاران هم به طور مشابه، هیچ تفاوت معنیداری در درصد ماکروفاژها بین ضایعات علامتدار و بدون علامت گزارش نشد. از نظر اهمیت بالینی، این یافتهها بر این نکته تأکید میکنند که ضایعات پریاپیک اغلب ویژگیهای بالینی مشابه و مشترکی دارند که تشخیص دقیق را پیچیده میکند. بنابراین، متخصصان باید ارزیابی هیستوپاتولوژیک را در اولویت قرار دهند تا تشخیص مطمئن و برنامهریزی درمانی آگاهانه انجام شود. علیرغم ارتباط تئوریکی که در متون علمی گزارش شده است، در تحلیل حاضرTGF-β1 و CD68 در هر دو نوع گرانولومها PGs و کیستهای رادیولوسنت RCs رابطه منفی نشان دادند. یک توضیح منطقی برای این امر، نقش دوگانه TGF-β1 در تنظیم ایمنی است.. در ابتدا، این پروتئین باعث جذب ماکروفاژها در مراحل اولیه التهاب میشود. اما با پیشرفت واکنش التهابی،TGF-β1 اثرات ایمنی سرکوبگرایانه اعمال میکند که منجر به کاهش فعالیت و نفوذ ماکروفاژها میشود. این تغییرات تدریجی از عملکرد پروالتهابی به ضدالتهابی ممکن است دلیل رابطه منفی مشاهدهشده باشد.
محدودیتها
این مطالعه محدودیتهایی دارد که باید در هنگام تفسیر نتایج به دقت در نظر گرفته شوند. اندازه نسبتاً کوچک نمونه ممکن است تعمیمپذیری یافتهها را محدود کند، موضوعی که نیاز به انجام مطالعات با گروههای بزرگتر را برای تایید و اعتبارسنجی این نتایج نشان میدهد. علاوه بر این، اتکا به نمونهبرداری از بافتهای نرم محدودیتهایی برای این مطالعه به همراه دارد و دامنه آن را به درگیری بافتهای نرم محدود میکند و در نتیجه، درک تغییرات بافت سخت مانند جذب استخوان یا بازسازی آن، محدود میشود. طراحی مقطعی نیز امکان ارزیابی پیشرفت زمانی بیان TGF-β1 و CD68 را در مراحل مختلف توسعه و بهبود ضایعات محدود میکند. علاوه بر این، استفاده از بافت پالپ سالم به عنوان گروه کنترل، به دلیل عدم دسترسی به بافتهای PDLممکن است بر تفسیر زمینه
ای یافتههای مربوط به پاتوفیزیولوژی پریاپیکال تأثیر بگذارد. رفع این محدودیتها در مطالعات آینده مقطعی و مقایسهای، به درک عمیقتر درخصوص نقش این نشانگرها در ضایعات پریاپیکال بدست کمک خواهد کرد.
نتیجهگیری
در این مطالعه نقش حیاتی ماکروفاژها و TGF-β1 در پاتوژنز ضایعات پریاپیکال انسانی تایید شد و الگوهای سطوح متمایزی در RCs و PGs مشاهده شد.این نشانگرها فعالیت التهابی و فرآیندهای بازسازی بافت را که ویژگی این ضایعات است، منعکس میکنند. علیرغم آن که در یافتهها، تفاوتهایی در میزان TGF-β1 و CD68 دیده شد، اما نقش دقیق این مولفهها در ترمیم بافت پریآپیکال و حل التهاب هنوز مشخص نیست. این موضوع، ضرورت نیاز به تحقیقات بیشتر برای روشن کردن سهم مکانیزمی آنها را مشخص میسازد. تمرکز مطالعات آینده باید بر روی بررسی تحولات زمانی این نشانگرها در مراحل مختلف توسعه و بهبودی ضایعه باشد تا پتانسیل آنها بهعنوان اهداف درمانی تعیین شود. چنین تحقیقاتی میتواند راه را برای استراتژیهای نوآورانه جهت بهبود نتایج بالینی در درمانهای اندودنتیک، بهویژه در مدیریت شرایط مزمن پریآپیکال هموار کند.
تشکر و قدردانی
ما از تمامی بیمارانی که در این مطالعه شرکت کردند و اجازه استفاده از نمونههای بافتی خود را دادند، سپاسگزاریم.
تامین مالی
تأمین مالی دسترسی آزاد توسط «مرجع تأمین مالی علم، فناوری و نوآوری (STDF) با همکاری «بانک دانش مصر» (EKB) فراهم شده است.این مطالعه از هیچ کمکهزینه خاصی از سوی نهادهای عمومی، تجاری یا غیرانتفاعی استفاده نکرده است.
